Во время беременности женщина находится под регулярным врачебным контролем. Это необходимо, чтобы вовремя выявить заболевания и патологии, спасти жизнь матери и ребёнку. Врачи настоятельно рекомендуют женщинам в интересном положении проходить все скрининги.

Скрининг второго триместра так же важен, как и первого. Обследование даёт возможность детально изучить малыша, функционирование и расположение плаценты, количество околоплодных вод. Каковы же нормы и расшифровка?
Что такое скрининг и как он проходит
Скрининг при беременности – это комплексное перинатальное обследование:
- УЗИ,
- биохимический анализ крови.
Во втором триместре срок проведения скрининга – 16-18 неделя беременности, крайний срок 23 неделя.
Время назначают обычно с утра, потому что кровь необходимо сдавать натощак.
УЗИ делается трансабдоминально. Женщина ложится на кушетку, оголяет живот. Врач обрабатывает живот специальным гелем и водит датчиком, а изображение отображается на мониторе.
Читайте также: УЗИ при беременности. Есть ли вред
Показания к обязательному проведению скрининга
На сегодняшний день обследование является добровольным, но существует ряд показаний при которых скрининг необходим:
- возраст одного из супругов 30+,
- наличие у женщины в анамнезе выкидышей, абортов и гинекологических операций,
- хронические заболевания,
- инцест,
- генетические болезни,
- в семье есть ребёнок с врождёнными патологиями,
- при угрозе прерывания,
- после перенесённых инфекционных болезней,
- при приёме сильных препаратов,
- при неудовлетворительных результатах первого УЗИ,
- слишком юный возраст роженицы до 18 лет.
Не нужно игнорировать рекомендации доктора и следует обязательно посетить скрининг. Он позволяет выявить заболевания на ранних стадиях, и тогда врач сможет предпринять меры по купированию. Возможно, патологию можно полностью вылечить или сохранить беременность до определённого срока без опасности.
Что включает обследование
Врач по ультразвуковому исследованию оценивает:
- Размеры малыша (окружность головы, груди, состояние лицевых костей, ножки и ручки).
- Уровень развития нервной трубки.
- Состояние лицевой части: глазницы, носогубный треугольник.
- Параметры позвоночника.
- Уровень развития внутренних органов (ЖКТ, мочеполовая система, почки, печень).
- Строение и формирование сердечно-сосудистой системы.
- Состояние плаценты (толщина, уровень зрелости, структура, количество сосудов, расположение).
- Количество амниотической жидкости.
Обязательно доктор осматривает и состояние женщины: матку, придатки. Делает биометрические замеры.
Кровь сдают на несколько анализов:
- Альфа-фетопротеин (АПФ) – отвечает за питание малыша и начинает вырабатываться с третьей недели жизни плода.
- Хорионический гонадотропин человека (ХГЧ) – именно он резко повышается при оплодотворении. Тесты на беременность реагируют на его количество. Гормон обеспечивает нормальное течение вынашивания.
- Свободный эстриол – контролируют работу кровообращение матки и плаценты, вырабатывается печенью ребёнка. Так же отвечает за молочные железы и репродуктивную функцию роженицы.
- Уровень содержания ингибин-А гормона. Этот анализ обычно необходим, если предыдущие показатели неудовлетворительны и без этого точную картину нельзя увидеть.
Нормы второго скрининга при беременности
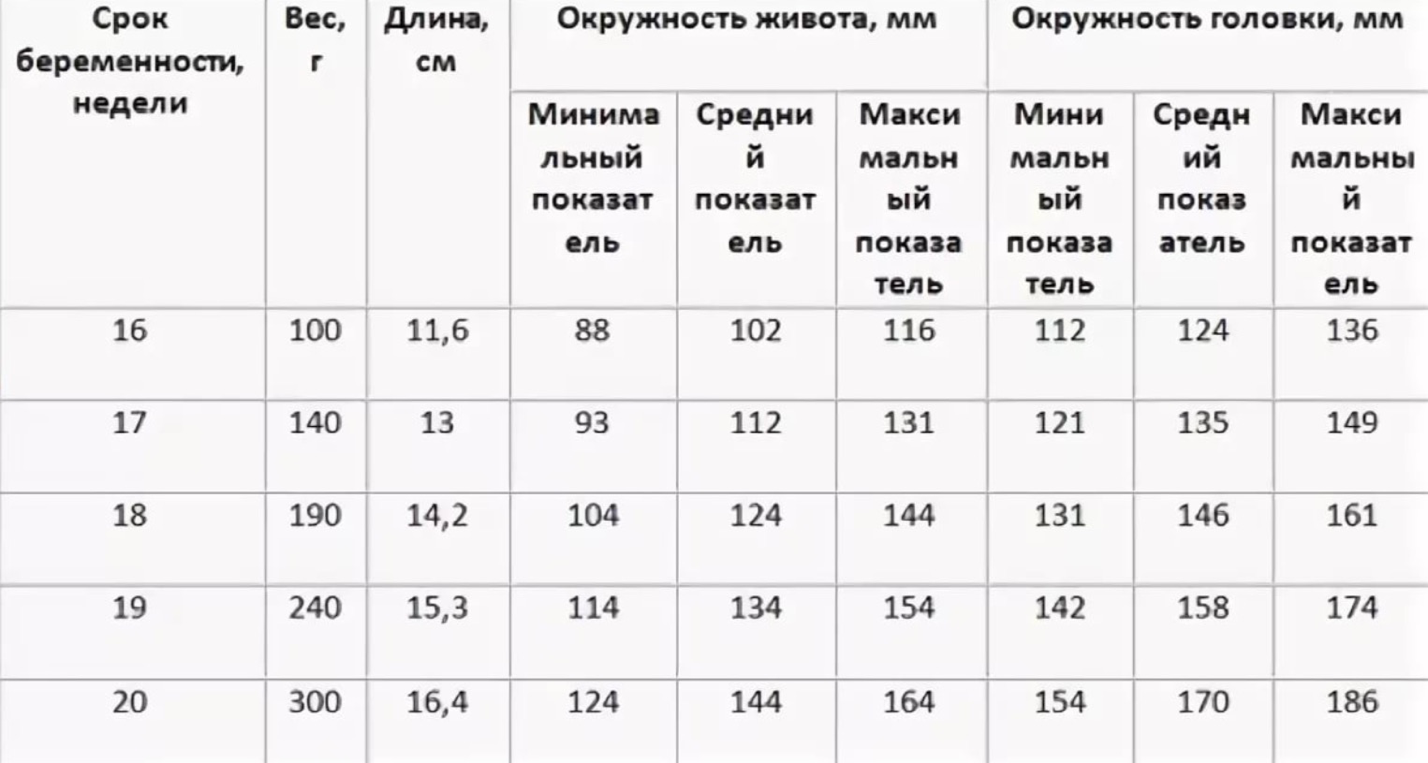
Задача исследования
Скрининг назначается для выявления определённых показателей:
- определить риск развития синдрома Дауна, Эдвардса, Патау и прочих,
- степень функционирования и формирования ЦНС,
- состояние плода и соответствие нормам,
- выявить патологии плаценты, матки и цервикального канала.
Особое значение придаётся выявлению синдрому Дауна. При этом появляется добавочная хромосома 16 или 18, аномалия нервной трубки. Такие показатели свидетельствуют о серьёзных нарушениях развития плода. Но, к сожалению, оценить степень интеллекта и когнитивных функций по средствам УЗИ невозможно. Поэтому женщине обязательно назначаются дополнительные анализы и обследования.
При подозрениях на тяжёлые патологии у ребёнка, угрозе жизни матери, врачи могут порекомендовать сделать прерывание беременности. Но окончательный выбор делает только сама женщина. Конечно, существует небольшой процент погрешности и человеческий фактор, когда результаты скрининга могут быть ложные. Поэтому врачи всегда назначают дополнительные исследования и консультацию у генетика.
Подготовка к анализу
Для прохождения процедуры нужно подготовиться:
- за несколько дней исключить тяжёлую пищу и газированные напитки. За 5-6 часов ничего не есть,
- для сдачи анализа из крови нужно быть голодной,
- исключить употребление лекарственных препаратов,
- не волноваться и соблюдать эмоциональный покой.
Каких-то специальных мер для второго скрининга соблюдать не нужно. Все как обычно. Перед процедурой лечащий врач обязательно должен полностью проконсультировать пациентку.
Ложные результаты и погрешности
Процент неправильного результата не превышает 2.
Это может быть связано со следующими факторами:
- сильный стресс роженицы,
- лишний вес пациентки,
- прием антибиотиков,
- употребление алкоголя, никотина и наркотических препаратов,
- зачатие при ЭКО,
- многоплодная беременность,
- хронические заболевания,
- человеческий фактор.
В любом случае, доктор назначит повторное обследование.
Отклонения от нормы
Отклонениях тех или иных показателей от нормы свидетельствуют о возможных патологиях.
Высокий уровень АПФ:
- вынашивание нескольких плодов,
- аномалии ЦНС,
- некротический синдром врожденного характера,
- пупочная грыжа.
Низкий уровень АПФ:
- синдром Дауна, Эдвардса,
- задержка развития ребёнка,
- замирание беременности.
Повышенный уровень ХЧГ:
- болезни женщины,
- гестоз,
употребление препаратов, которые влияют на гормональный фон, - синдром Дауна, Эдвардса.
Низкий ХЧГ:
- большая вероятность замершей беременности,
- задержка роста плода,
- синдром Эдвардса.
Свободный эстирол увеличен:
- многоплодие,
- гестоз,
- хронические болезни женщины,
- синдром Дауна и Эдвардса.
Заниженный свободный эстирол:
- синдром Дауна и Эдвардса,
- аномалия нервной трубки,
- сложное вынашивание,
- употребление запрещённых препаратов.
Ингибин А повышен:
- хромосомные аномалии ребёнка,
- раковые образования,
- плацентарная недостаточность.
Понижен:
угроза самопроизвольного аборта.

Рекомендации
Для благополучной беременности врачи настоятельно советуют планировать зачатие обоим супругам. Обязательно пересмотреть свой рацион и образ жизни.
Если же оплодотворение уже произошло, то женщина должна соблюдать следующие рекомендации:
- правильно питаться. Рацион должен быть насыщен витаминами, кислотами, минеральными веществами,
- продукты качественные и свежие,
- правильный режим дня, качественный сон и удобная подушка с матрасом,
- лёгкие занятия спортом и гимнастикой,
- полный отказ от вредных привычек,
- посещение женской консультации регулярно,
- избегать стрессов,
- много времени проводить на свежем воздухе,
- укреплять иммунитет,
- все лекарственные препараты принимать только по назначению врача.
Современная медицина шагнула далеко вперёд и своевременные обследования беременной женщины позволяют выявить патологии на ранних сроках. Это огромное преимущество, врач может подобрать правильное лечение, купировать симптомы и прописать необходимые препараты. Поэтому пренебрегать современными методами не стоит. Скрининг – это полностью безопасная процедура и при нормальном течении беременности необходимо её пройти три раза. В некоторых случаях требуются дополнительные обследования.